|
Redacción. Madrid
El 29 de febrero es el Día Mundial de las Enfermedades Raras, una fecha que la Sociedad Española de Neumología y Cirugía Torácica (Separ) ha hecho coincidir con el arranque del Año Separ 2012 de las Enfermedades Respiratorias Minoritarias, un grupo de patologías que tienen una prevalencia incluso inferior a los cinco casos por 10.000 habitantes. “Afectan a niños y jóvenes, gravemente enfermos, que en su gran mayoría son trasplantados de pulmón”, ha explicado Juan Ruiz Manzano, presidente de Separ. La iniciativa tiene entre sus objetivos divulgar y promover la investigación sobre estas enfermedades, dando apoyo a pacientes, asociaciones y profesionales sanitarios involucrados como un paso fundamental para mejorar la calidad de vida y la supervivencia de los afectados.

De izquierda a derecha, Eusebi Chiner, secretario general de Separ; Laura Esteban, trabajadora social de la Federación Española Fibrosis Quística; Beatriz Lara y Mª Luz Vila, coordinadoras del Año Separ, y Juan Ruiz Manzano, presidente de Separ.
|
El reto que une a los profesionales, pacientes y asociaciones es conocer mejor estas enfermedades (hipertensión arterial pulmonar, fibrosis quística, linfangioleiomiomatosis, fibrosis pulmonar idiopática, déficit de alfa-1-antitripsina, etc.) y, a partir de la investigación básica, clínica y farmacológica, encontrar tratamientos eficaces que consigan convertir estas enfermedades altamente mortales en enfermedades crónicas, que permitan una buena calidad de vida para los pacientes. Conseguirlo no es una utopía: en enfermedades como la fibrosis quística o la hipertensión arterial pulmonar los resultados ya están llegando y la edad de supervivencia ha aumentado considerablemente. “El mismo proceso debe producirse ahora en enfermedades como la linfangioleiomiomatosis o la fibrosis pulmonar idiopática, con nuevas investigaciones en marcha, para que en cinco años la situación de los pacientes mejore”, ha afirmado Eusebi Chiner, secretario general de Separ.
Un ejemplo claro del aumento de las expectativas que conlleva una investigación de calidad y la búsqueda de nuevos tratamientos es la evolución que ha experimentado en los últimos años la fibrosis quística. Hasta hace apenas veinte años, era considerada una enfermedad casi exclusivamente pediátrica pero en las últimas décadas las estadísticas de supervivencia han mejorado drásticamente pasando de una supervivencia media de 27 años a 38. Este cambio en la supervivencia es, en parte, reflejo de la mejoría de los cuidados proactivos durante la infancia, “como los cuidados respiratorios o el uso de antibióticos inhalados que han conseguido esta mejoría”, ha detallado Beatriz Lara, coordinadora del Año SEPAR 2012.
La hipertensión arterial pulmonar también es un claro ejemplo de cómo mejorar el tratamiento y conseguir un diagnóstico precoz, mejorar la calidad de vida y la supervivencia. En 15 años se pasado de una mortalidad del 80 por ciento a los dos años del diagnóstico y con indicación de trasplante desde el momento del diagnóstico, a poder vivir con medicación y retrasar el trasplante hasta 10 años. “Suele afectar más a mujeres que hombres y su aparición se sitúa entre los 30 a 40 años de edad afectando directamente la vida laboral familiar, económica y social pues es altamente limitante. En mujeres, la contraindicación de un embarazo añade un impacto emocional adicional muy fuerte”, ha indicado Lara.
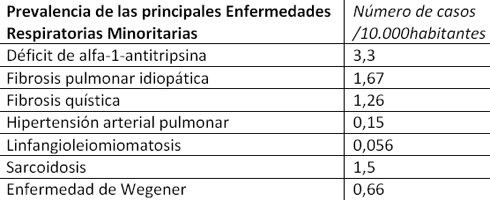
Fuente: Sociedad Española de Neumología y Cirugía Torácica (Separ).
|
La linfangioleiomiomatosis (LAM) es una enfermedad rara del pulmón que afecta exclusivamente a mujeres, pacientes jóvenes, sanas y no fumadoras. Los síntomas suelen aparecer cuando las mujeres cumplen los treinta años y el embarazo está contraindicado. En el 60 por ciento de las pacientes la enfermedad se diagnostica a causa de un neumotórax que les causa insuficiencia respiratoria aguda. La LAM deteriora la función pulmonar, conlleva la dependencia del oxígeno domiciliario y desemboca normalmente en trasplante pulmonar. “No sabemos si vamos a estar bien a corto plazo, así que no hacemos planes”, ha comentado Mª Luz Vila, presidenta de la Asociación Española de Linfangioleiomiomatosis y coordinadora del Año Separ 2012. “Por suerte, empezamos a tener tratamientos que detienen su progresión”, ha afirmado Lara. “Con una perspectiva de 10 años estaremos en situación de ofrecer tratamientos que conviertan a las mujeres jóvenes que padecen LAM en enfermas crónicas manejables, evitando el trasplante de pulmón al que ahora se ven abocadas la mayoría de ellas”, ha añadido. Ya han empezado a desarrollarse estudios como el que lleva a cabo el Center for LAM Research and Clinical Care del Brigham and Women’s Hospital que investiga la eficacia de la combinación de los fármacos sirolimus y hidroxicloroquina
La situación de la fibrosis pulmonar idiopática es similar. Los pacientes a los que se les suele diagnosticar la enfermedad a partir de los 40 años tienen una supervivencia desde el diagnóstico hasta el trasplante o el fallecimiento de dos a cuatro años. “Estos pacientes una vez diagnosticados difícilmente van a poder mantener su ritmo de vida habitual, a menudo deben abandonar el trabajo y su calidad de vida se deteriora rápidamente, no podrán jugar con sus nietos y difícilmente los verán crecer”, ha explicado Lara. En la actualidad no se cuenta con un tratamiento efectivo. Tras aplicar sin éxito una terapia anti-inflamatoria e inmunomoduladora, se experimenta desde hace 20 años con fármacos antifibróticos. En 2012 se comercializará el primer fármaco de esta familia, pirfenidona, que ha demostrado ralentizar el deterioro funcional respiratorio. Además, están en fases finales de ensayo clínico otros fármacos antifibróticos que, actuando por diferentes vías, puedan tener efectos sinérgicos. La terapia efectiva será posiblemente la combinación entre los mejores fármacos antifibróticos, aplicados de forma individualizada en función de aspectos genéticosbiomoleculares. “Por lo tanto, es posible que actualmente estemos en la misma fase en que estaban los pacientes con sida hace 10 años, y que en la próxima década los pacientes de fibrosis pulmonar idiopática puedan llegar a disfrutar de sus nietos”, ha indicado Lara.
Un grupo importante de enfermedades respiratorias minoritarias son las neurodegenerativas, entre ellas la más conocida es la esclerosis lateral amiotrófica (ELA). Estas provocan una discapacidad muy grave y muy evidente, pues en estos pacientes los pulmones son normales pero en general mueren de insuficiencia respiratoria cuando sus músculos están tan enfermos que no se mueven con suficiente fuerza o coordinación para respirar. Hace unos años, cuando los pacientes entraban en insuficiencia respiratoria la muerte era casi inmediata pero el desarrollo de las terapias respiratorias, sobre todo la ventilación mecánica no invasiva permite que sobrevivan mucho más tiempo y puedan mantener parcialmente su autonomía.
Entre las enfermedades respiratorias minoritarias, la más prevalente es el déficit de alfa-1-
antitripsina (DAAT). Los pacientes que sufren esta enfermedad nacen con un defecto genético que les impide fabricar correctamente en el hígado una proteína (AAT) que actúa principalmente como una "defensa" pulmonar. Esta proteína anormal queda retenida en el higado pudiendo ocasionar problemas hepáticos graves en los niños pero sobre todo su ausencia en el pulmón hace muy susceptibles a los afectados a los efectos del tabaco, de manera que si fuman desarrollan un enfisema muy grave mucho antes que lo fumadores no afectados. En los casos más graves precisan oxigenoterapia y trasplante pulmonar incluso antes de los 40 años. Sin embargo, los afectados que no se exponen al humo pueden tener una esperanza de vida similar a cualquier otro ciudadano.
|







